
A continuación presentamos el primer caso clínico de la sección El Rincón del Fellow, destinado a los Fellows de América Latina que deseen aprender y seguir actualizándose en Cardiología Intervencionista.
¡Participe de la discusión en los comentarios de este artículo y súmese a la conversación!
¡Vea la solución del caso al final del artículo y los comentarios del experto indicado!
Autores del caso:Jair Suriano Martins (ARG), Leonardo Ripa (ARG).
Institución: Hospital Central de Mendoza, Argentina
Moderador: Dr Nicolas Zaderenko(Arg). Sanatorio Allende Cerro, Cordoba, Argentina.
Especialista invitado: Dr. José Mangione (BRA). Hosp. Beneficencia Portuguesa de Sao Paulo, Brasil.
Presentación del Caso
DATOS DE FILIACIÓN
- Mujer.
- 55 años.
- Ama de casa.
ANTECEDENTES ACTUALES
- Sedentarismo.
- Tabaquismo actual.
- Menopausia precoz (FUM a los 38 años).
MOTIVO DE CONSULTA
Dolor torácico.
ENFERMEDAD ACTUAL
Consulta en centro periférico por Ángor de 30 minutos de duración que comienza en reposo, de intensidad máxima, irradiado a miembro superior acompañado de síntomas neurovegetativos, que se modifica con los movimientos respiratorios.
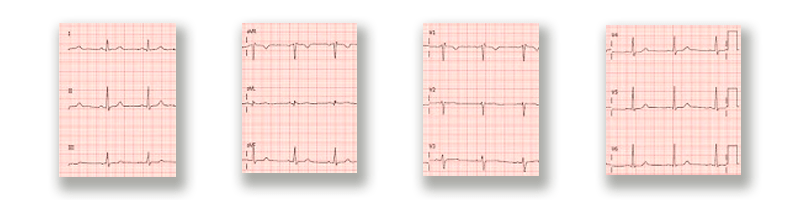
El ECG de urgencia evidencia trastorno de conducción de rama derecha. Se realiza tratamiento anti-isquémico y se solicitan enzimas cardíacas, las cuales resultan positivas (1,3 ugr/ml VN: < 0,01).
Presenta nuevo episodio de Ángor (sin cambios electrocardiográficos) que cede con nitroglicerina.
Se interpreta cuadro como infarto agudo de miocardio sin elevación del ST de alto riesgo y se activa al Servicio de Hemodinamia. Se realiza CinecoronariografÍa de urgencia.
ESTUDIOS COMPLEMENTARIOS
ECG
CCG
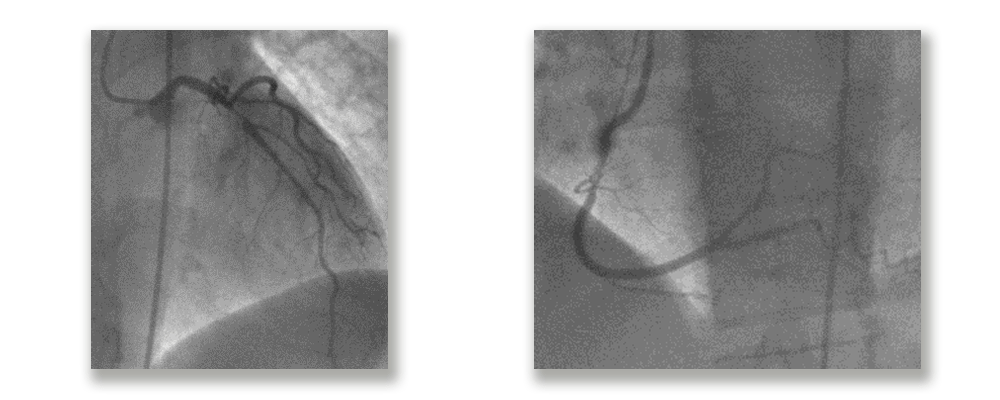
Se interpreta lesión de arteria Descendente anterior como la culpable del evento y se decide realizar angioplastia con Stent 3.0 x 30mm (DES).
ECO DOPPLER
FEVI 58%, VI con hipoquinesia apical, resto de motilidad parietal normal. AI dilatación leve. VD contractilidad y función normal. Doppler normal.
EVOLUCIÓN
Paciente presenta buena evolución y por cuestiones administrativas es derivado a nuestra institución para continuar su evolución del infarto y decidir si se debería realizar la revascularización completa antes del alta.
Comentarios del Moderador
Felicito a los Dres. Suriano y Ripa del Hospital Central de Mendoza por la presentación del caso.
Me parece un excelente caso para inciar este foro de discusión pensado y creado para todos los Fellows de LATAM.
Creo que esta es una de las situaciones más frecuentes en el laboratorio de Hemodinamia, ya que estamos ante una paciente con un SCASEST de moderado a alto riesgo, que ha sido estudiada de urgencia y en la que encontramos dos lesiones severas. Y de las cuales tenemos que decidir cuál de ellas trataremos. Luego, la paciente es derivada a otro centro para continuar su evolución y decidir la conducta terapéutica.
Por tal motivo, para iniciar este debate aquí van mis preguntas:
- En este caso, todos hubieran intervenido la ADA?
- De que se valen para decidir la conducta?
- Este caso merece la realización de algún método de diagnóstico invasivo o no invasivo?
- Cuál sería la conducta terapéutica a seguir?
Saludos a todos!
Dr. Nicolas Zaderenko.
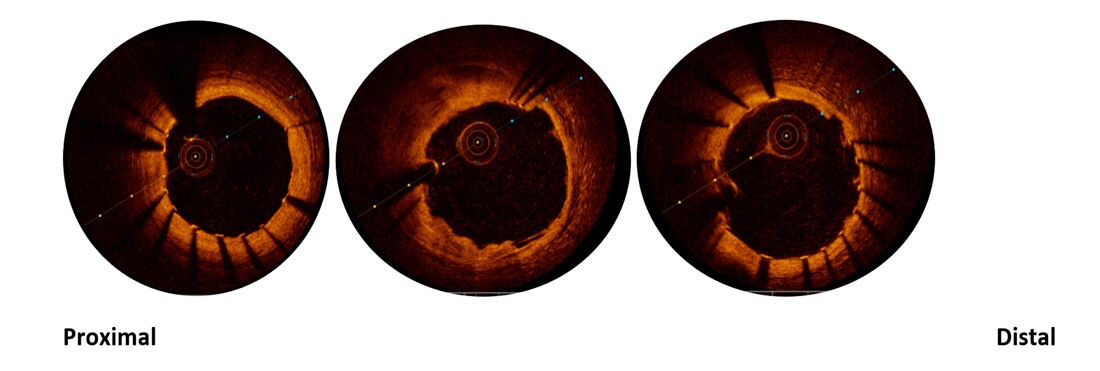
Durante la internación se reevalúa el caso y se decide evaluación con imagen intracoronaria de stent implantado en tronco distal de coronaria izquierda hacia descendente anterior e interrogar coronaria derecha.
Se realiza OCT en la que se evidencia en arteria coronaria derecha, placa fibro lipídica con imagen de erosión y flap de disección con estenosis significativa con trombo en su interior.
CD
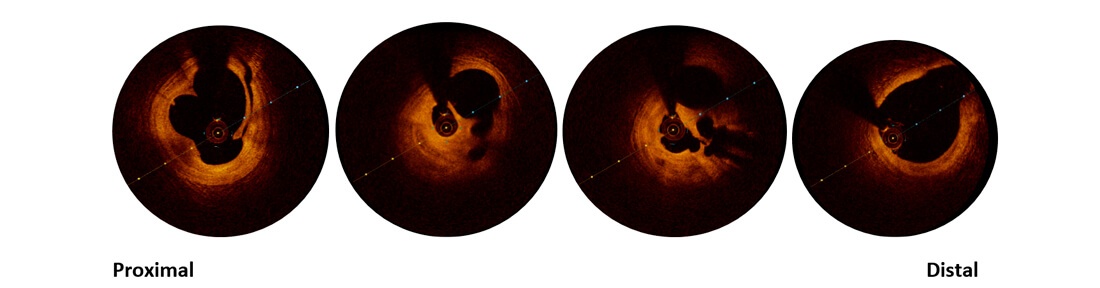
Y mala posición del stent implantado en arteria Descendente y tronco de coronaria izquierda
DA

INTERVENCIÓN
A partir de las imágenes obtenidas, se reinterpreta que la arteria culpable del evento podría ser la coronaria derecha, por lo que se decide realizar angioplastia con stent a dicho vaso (video 3 imagen 3).
CCG
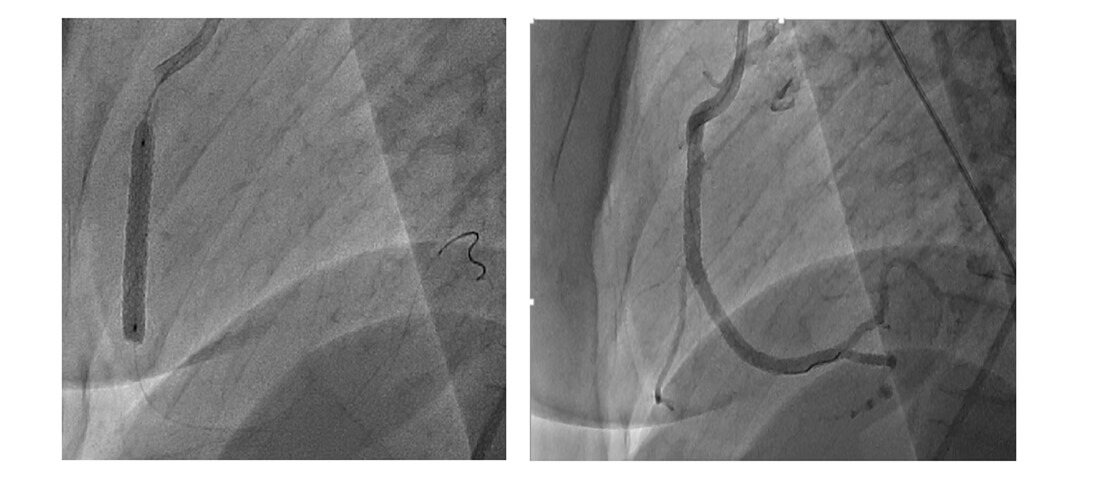
OCT Post
Se decide como estrategia optimizar intrastent con balón 3.5x20mm porción proximal de Descendente anterior y balón 4.5mm en porción media y distal de tronco de coronaria izquierda.
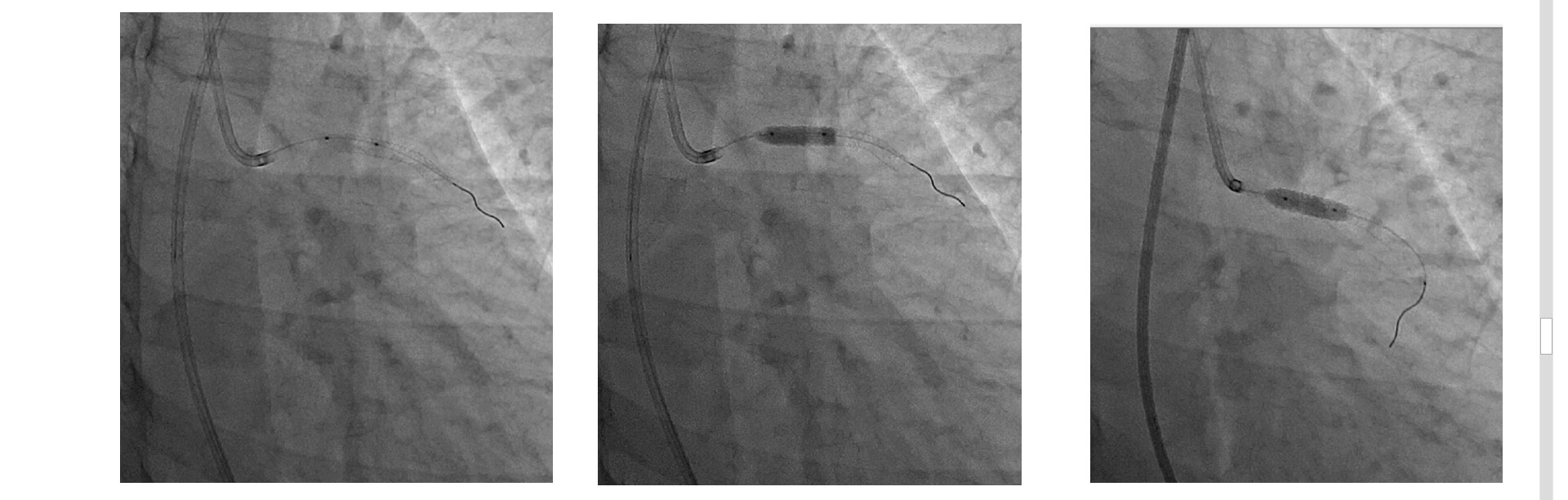
OCT Post

EVOLUCIÓN
Asintomática al alta y al año en seguimiento por el servicio con estudios no invasivos.
Comentarios del Experto Invitado - Dr. José Mangione
Es un caso muy interesante de un paciente con NESTMI que presentaba lesiones biarteriales y marcadores serológicos elevados de necrosis miocárdica y dolor precordial recurrente. Estos datos clasifican a este paciente como de alto riesgo y la terapia invasiva precoz debe recomendarse en hasta 24 horas en esta situación.
Si optamos por una estrategia invasiva precoz ≤ 2h el pretratamiento de rutina con inhibidores P2Y12 no es recomendada de acuerdo con las nuevas guías NSTEMI presentadas en la ESC/2020 y publicadas en el European Heart Journal y basados en el estudio ISAR REACT V. Estos deben ser administrados después de la definición de la anatomía coronaria (en este estudio con Prasugrel). Es importante recordar que la indicación de clopidogrel solo estaría indicada cuando existiera una contraindicación para los nuevos antiagregantes plaquetarios.
La impresión inicial fue que la lesión más grave por angiografía estaba localizada en la arteria descendente anterior y con la hipocinesia apical mostrada en el ecocardiograma, pensaríamos que sería la lesión culpable.
Otro punto importante creo que el stent podría implantarse solo en la arteria descendente anterior porque el tronco coronario izquierdo no presentaba obstrucción significativa.
Sin embargo, en esta situación, donde tenemos 2 lesiones importantes y sin cambios isquémicos en el ECG, los métodos de imagen principalmente la OCT, son de fundamental importancia para definir la arteria a tratar.
La OCT fue decisiva en este caso porque la arteria coronaria derecha era la lesión culpable y necesariamente tendría que ser tratada antes del alta hospitalaria, así como para la corrección de la mala posición del stent en el tronco de la coronaria izquierda
Me gustaría felicitar a Dr. Nicolas por el manejo del caso.
Todo lo que tiene que saber sobre el Rincón del Fellow
Suscríbase a nuestro newsletter semanal
Reciba resúmenes con los últimos artículos científicos


Excelente sitio para actualizacion
Hola. Los felicito por la iniciativa. Estas actividades son enriquecedoras para todos.
Con respecto al caso, me parece que actuaron bien al tratar la lesión de DA, por ser mas critica y puntual; y aunque el ECG no muestra nada, en el eco se evidencia hipoquinesia apical. Ademas, la lesión de CD es difusa y por momentos no aparenta ser severa: puede presentar vasodilatación por el catéter ( en cuyo caso le hubiera hecho una inyección de NTG)
En cuanto a los métodos diagnósticos… no los creo necesarios para la resolución del caso en agudo: La clínica, laboratorio y CCG hacen el diagnostico. Si, quizás, en un centro con experiencia y con paciente estable se podrían utilizar FFR, IVUS u OCT.
Por ultimo, la conducta a seguir: medidas higienicodieteticas, medicación optima (DAPT) y realizar un estudio de perfusión miocardio para evaluar el territorio de CD. Personalmente prefiero la resonancia antes que el SPECT.
Gracias por compartir y felicidades a los Dres. Ripa y Suriano, grandes amigos y excelentes hemosdinamistas
Antes qué nada muchas gracias a los organizadores por permitirnos participar de estos eventos que son positivos para nuestra formación
Buen punto Pablito!!! Gracias…
Felicitaciones y gracias por compartir el caso.
Me es difícil ver las imágenes desde mi celular, se ve todo muy pequeño y los loops se terminan muy rápidamente (quizás por limitaciones mías). Con estas imágenes, pienso que habría algunos temas para conversar, con el mayor respeto del mundo a los colegas operadores, que podrían ser:
1) Parece un muy buen caso para Vía Radial.
2) La Coronaria Derecha tiene una probable lesión leve a moderada proximal (habría que ver si no es vasoespasmo y su respuesta a NTG) y si fuera una lesión real, un iFR sería ideal para definir (en este mismo procedimiento no es obligatorio que sea en un segundo tiempo) y que el iFR decida, si es que fuera una lesión real y no vasoespasmo.
3) La Descendente Anterior, parece el vaso responsable del SCASEST y debía ser tratada, pero el largo del stent parece excesivo (siempre menos metal innecesario, es mejor).
4) De una lesión crítica de DA proximal, parece que hubiésemos pasado a una angioplastia de Tronco Coronario Izquierdo, sin haber protegido con una guía coronaria a la Cx y eso puede ser muy peligroso (hasta fatal). No se ven imágenes diagnósticas en AP Caudal y Spider, que habrían sido útiles para descartar o no si se podía ajustar el DES de DA sin invadir el TCI.
5) Talvez se debió proteger ese ramo Diagonal distal a lesión (y no sé si el ramo mas proximal también) con una guía coronaria pre angioplastia por ser un vaso de buen tamaño y calibre.
6) Quizás habría sido mejor haber tenido otra proyección de trabajo en DA como 6° OAD / 23° Cran o 30° OAD / 30 ° Cran. O la misma 45° OAI / 25° Cran, aparte de las ya mencionadas AP Caudal y Spider en TCI.
7) Lo más importante: si el DES estuviera en el TCI (de lo cual no me queda claro si fue así y si había o no necesidad), lo casi indispensable e ideal es optimizar la angioplastia con IVUS (la famosa regla del 5,6,7,8 en Cx ostial, DA ostial, polígono de bifurcación y TCI ostial), control post POT en TCI, aposición del DES, circunferencialidad del DES, etc. *Esto es lo más importante, porque es lo que va a marcar de manera más decisiva el pronóstico de la paciente*, que es joven y de relativo bajo riesgo quirúrgico (lo cual nos “obliga aún más”, a tener el mejor resultado posible.
Todos estos temas, los dejo a consideración de ustedes con un ánimo constructivo y para una sana discusión y siempre con total respeto a los operadores. Al final, lo más importante es que la paciente haya ido bien y si algo se puede mejorar y optimizar, pues sería bueno hacerlo.
Suerte en todo y saludos cordiales de un ecuatoriano formado en Argentina, desde Córdoba, España.
Hola! felicitaciones por el caso y saludos a todos en esta nueva vía de intercambio de informacion y conocimiento!
En coincidencia con el diagnostico clinico y la angiografia, claramente que el vaso culpable del SCASEST de alto riesgo en esa lesión única proximal es la DA , y la lesión de CD impresiona moderada. A Partir de lo que se observa colocan un stent directo DES 3 x30 mm. me surgen algunas preguntar para hacerles de como resolvieron el caso
1- Solo de curioso les consulto que stent ultilizaron? En mi caso hubiera intentado implantar un stent no tan largo mas focalizado a la lesión.
2- Hubieran utilizado vía radial para abordar el caso?
3- Que estrategia de DAPT utilizaron es decir drogas y duración? Creen que para la paciente en cuestion la beneficiará con alguna estrategia? 12 meses de DAPT (AAS + Ticagrelor sería la opcion ideal?)
4- Creo que para la coronaria derecha le daría la chance de tratamiento medico inicial y si hay síntomas alguna prueba evocadora de isquemia por ambulatorio (cual es la que utilizan en general en su medio). Si esta prueba no me arroja un monto isquemico importante o hay inestabilizacion de los sintomas la llevaría nnuevamente al Cat Lab a revidarla, si angiográficamente se encuentra igual siempre intentaria hacer una FFR/iFR para definir la severidad.
Saludos a todos en especial a los autores del Caso Dres Ripa y Suriano! felicitaciones por el caso!
Saludos desde San Juan, Argentina!!!
Excelente chicos los felicitos les mando un abrazo grande desde San Juan, Cracks
Muchas gracias por los comentarios. Gracias a Nico por esta excelente propuesta. Este fue un caso que se maneja en agudo en centro periferico y posteriormente llega a nuestro centro. Y es ahí cuando nosotros planteamos todos los mismos interrogantes que se plantean aquí. Es verdad que las imagenes pasan muy rápido. Con respecto a algunas preguntas van algunas apreciaciones particulares. Es un buen caso para radial. La lesión en DA no pareciera tan larga y fue una de las cosas que nos llamó la atención de por qué un stent de 30mm y si nos generaba la duda de que ese stent estuviera en tronco y si asi fuera, el diametro para el tronco de 3.0 sin haber realizado POT no nos dejaba tranquilos. La lesión de coronaria derecha nos parecía moderada pero nos inquietaba alguna imagen radiolucida en su interior y en alguna proyección pareciera limitrofe. Así es que con esas inquietudes planteadas que harían?? Algunos plantean estudios funcionales al alta….Sigamos discutiendo y ya veremos que se hizo.
Felicitaciones a los colegas, pienso que se realizo un gran trabajo y con resultado muy satisfactorio
Saludos
Muy buenos días. Gracias por la invitación. Estos íntercambios sin muy nutritivos y necesarios.
Analizando el caso de forma integral felicito a los tratantes que abordaron de la manera correcta. Si consideramos solo la clínica de la pacientes la cual no fue totalmente típica pues el dolor era de reposo y se reproducía con la respiración. Bien pudo haber creado confusión. Sin embargo no perdieron en sentido común y se pudo llegar al diagnóstico oportuno. Estos nos ratifica que existen grupos poblacionales (mujer, ancianos, diabeticos, alcohólicos), con los cuales siempre hay que pensar en las formas atípicas de presentación de la clínica de los fenómenos coronarios.
El abordaje invasivo estuvo adecuado, a debatir las características del stent colocado.
En cuanto a los pasos a seguir. Si me parece oportuno realizar estudio de estratificacion de riesgo , y solo tomar conducta de revascularizacion de la coronaria derecha cuando los mismos demuestren que cumple su objetivo terapéutico.
La perfusion miocardica con protocolo de esfuerzo y estudio de viabilidad es una buena opción al alcance de casi todos.
Sería bueno también centrar el debate en la terapéutica farmacológica a continuar con el paciente para lograr un abordaje más integral.
Concuerdo plenamente con los comentarios de la mayoría.
Como dije antes, como cardiólogos intervencionistas esta es una situación a la cual nos enfrentamos muy amenudo en los laboratorios de hemodinamia, en la cual muchas veces disponemos de algún dato o estudio complementario que nos guie acerca de cual podría ser la arteria culpable del evento agudo. Pero muchas otras veces no disponemos de estos datos y debemos valernos de la angiografía, y principalmente el aspecto angiográfico de dichas lesiones. Y sobre este punto les comparto una publicación muy interesante de 2019 en Circulation https://doi.org/10.1161/CIRCINTERVENTIONS.118.007305. En la cual los autores evaluaron la habilidad de la coronariografía para identificar la lesión culpable en SCASEST y su correlación con los hallazgos de la RMN cardiaca, y lo que hallaron fue lo siguiente:
1- La CCG no identificó LC en el 36% de los casos.
2- La LC identificada por CCG fue distinta a la identificada por RMC en el 14% de los pies
3- Se diagnosticó una etiología no coronaria en el 13% de los casos
4- La RMN identificó otra LC en el 31%, un diagnóstico de patología no isquémica en el 15% o ambas en el 46%.
5- En 27% de los casos se trató una coronaria distinta a la identificada como LC por la RMC.
Por tal motivo el SCASEST continua siendo un desafio.
Otro punto interesante y que aun genera controversia es el momento ideal en el que debemos estudiar a estos pacientes y sobre todo la premedicación que deberíamos realizar. Sobre este tema también han surgido publicaciones recientes que intentan aclarar un poco el panorama y que también se podría debatir.
Los invito a que continuemos el debate y ya veremos la semana que viene como resolvieron el caso nuestros amigos del Hospital Central de Mendoza y ademas tendremos la opinión del Dr Jose Mangione, actual presidente de SOLACI.
PD: Cuando realicen un comentario digan de donde son y la institución a la que pertenecen.
Saludos a todos!
Vaya! interesante la evaluación del Dr Ripa quienes sospecharon la presencia del stent invadiendo el TCI, pero despues que revisar el articulo del Nico en donde nos revela la existente improbabilidad de atinar a una lesion culprit en SCASEST solo por angiografía creo que para revisar ese stent con una posible invasión del mismo al TCI deberíamos apoyarnos en una técnica que sea la mas adecuada para esta situación…. Ahora nuestro paciente se encuentra post procedimiento y posiblemente caminando por las salas de la unidad de cardialgia pensando en irse a casa…. Proponer se entrada un nuevo cateterismo y realizar una imagen intra coronaria en esta situación no es facil para mi.. le propondría especialista en imágenes revisar de manera detallada el TC con una angiografia coronaria no invasiva por TAC y a partir de ello tomar decisiones….
Buenas si me parece el vaso a tratar en base a las pocas imagenes suministradas, se difine muy bien que la lesion mas importante es la DA dentro del contexto clinico del paciente, de metodo invasivo seria muy bueno si se utilizo ultrasonido intravascular antes y despues del implante del stent para posterior realizar test de inducción de isquemia. Maracaibo – Venezuela
Felicitaciones por el caso y la moderación. Excelentes imágenes muy didácticas e ilustrativas. La discusión es altamente enriquecedora.
Hola! interesante el Caso y la resolución! la verdad que cuando hacemos imagen intra coronaria nos llevamos muchas sopresas sobre todo con la OCT que tiene una definición tan precisa. Solo de curioso me gusto plantear algunos interogantes según las imágenes que nos muestran:
-En la primer angio de la CD están con el cateter guía pero sin la guía ni sonda de OCT puestas en la coronaria y por lo tanto no es el pull-back de OCT que se muestra continuación la misma angiografia.
– En la imagen de OCT justo donde marcan la lesión de CD, parece un poco confusa la imagen de la placa con la de contaminación con sangre que a veces se puede dar durante el registro de la OCT ( ya que el la luz infrarroja con la cual se fundamenta la obtención del OCT interfiere con la señal del eritrocito que es rojo y es por eso que exige que el pull back se haga con algo que lave la sangre que se encuentra en la coronaria al momento que se adquiere la imagen) para evitar este error en general se hace el pull-back y el mismo tiempo se hace una adquisición de angiografía para chequear que fue bueno el llenado coronario con contraste sobretodo en la lesión. St Jude a su vez hace algunos años ya propone el sistema de corregistro donde te permite co- relacionar mediante sofware el punto del pullback con el registro angiográfico para saber donde estamos parados cuando vemos una lesion (no todos esta disponible). estaría bien si pudieron registrar el angio en el momento del pull-back y sacarnos la duda aunque mas no sea subiendo la imagen a twitter y posteando el link del enlace…
– Ya que tienen el registro del OCT en mi caso particular lo uso para sacar medidas y características de la lesión y el vaso, longitud de la lesión (para cubrir de lugar sano- a sano) diámetro de vaso de referencia, % de estenosis por area. Que medidas sacaron ustedes? Influyo para decidir el diametro y longitud del Stent? Por Cierto que Stent ultilizaron en CD?
– En la imagen de DA es muy elocuente la mala aposición proximal del stent y muy bien resuelto. Contar con OCT en el Cat-lab nos aclara la vista y claramente mejora el resultado de las angioplastias.
Congrats por el caso y los resultados!!
Saludos chicos!!!
Gracias por el comentario Esteban, muy productivo! En cuanto a la características de la lesión hablamos de una placa fibro lipídica con erosión y un flap de disección que hizo sospechar que ésta lesión fue la culpable del evento. En cuanto a la longitud de la lesión aproximadamente de 26 mm (de sano a sano) con diámetros pre lesión proximal 3,5 mm y distal 3,21 mm, el área de estenosis era de 1,82 mm2 y diámetro mínimo 1,25 mm (contamos con las imágenes). Se realizó, con el fin de acondicionar la placa, un balón no complaciente de 2.5 x 20mm y luego se impacta un stent liberador de droga de 3,5 x 28mm (el que teníamos a dispoción).
Gracias Jair! excelente la Info!
Hola a todos.
Bueno, para ser el primer caso posteado, se ha creado un lindo debate.
Mis preguntas al público son las siguientes:
1-Con estas imágenes aun creen que la arteria culpable continua siendo la DA?
2- Todos creen que era necesario utilizar un método de imagen intravascular?
3- Se podría haber diferido el tratamiento de la lesión residual (CD) o era obligatorio realizar la revascularizacion completa antes del alta?
Por que hago estas preguntas?
Porque todos dentro de LATAM tenemos muchas restricciones a la hora de utilizar un método de imagen intracoronario, en primer lugar debido que no todos los centros disponen de los métodos, y si lo tienen, la otra limitación es su costo.
Por tal motivo, creo que desde mi punto de vista, no hubiera sido realmente necesario utilizarlo en este caso porque la conducta que se tomo en primer lugar fue la de tratar la DA, tal vez guiados por el trastorno de motilidad de visto en el ECO, pero si uno evalúa visualmente las lesiones por angiografía la CD tiene aspecto de la una placa mas inestable que la DA. Por otro lado “La DA es la DA” y a la hora de decidir que arteria tratar, uno se inclina a intentar proteger la arteria que irriga una mayor superficie.
Como decimos en ARG, con el diario del lunes es muy fácil opinar así que no se puede criticar la conducta tomada por el 1er hintervencionista.
Por otro lado, también creo que si uno dispone de un metodo de Imagen y tiene posibilidad de usarlo, hay que utlizarlo!!!
Y en este caso, tal vez viendo la ATC realizada a la DA, en la cual se utilizo un stent un poco mas largo de lo necesario y que comprometia TCI también lo estudiaría con IVUs u OCT para reevaluar el stent en DA y estudiar la CD.
Por lo tanto creo que el OCT le ha cambiado radicalmente el pronostico a este paciente ya que se pudo optimizar la aposición del stent en DA-TCI y se realizo una optima ATC de CD guiada por OCT.
Nuevamente los felicito.
Muy buen análisis Nico y Esteban. Hay varias cosas por resaltar. El llenado de la coronaria derecha con contraste para el barrido del oct fue completo y la calidad de la imagen así lo demuestra, a mi parecer vemos placa con componente lipídico importante la cual presenta flap, úlcera y trombo, lo que nos lleva a pensar que esas características es de un accidente agudo o subagudo. Al ingreso todo hacia pensar que lo agudo era la descendente anterior y seguramente fue así. Y desde el punto de vista angiográfico la coronaria derecha no me parece que sea para no resolver antes del alta y derivar a estudio funcional no invasivo. Hay que resolverlo antes del alta y si es con un método invasivo mejor si se dispone. En nuestra experiencia el aporte de las imagenes y la fisiología intracoronaria es muy importante y en casos seleccionados ayuda y define. Para concluir mi aporte les dejo mas interrogantes que se plantean actualmente en el mundo. Cómo evaluar las lesiones no culpables del infarto y la importancia de los estudios fisiológicos invasivos, donde nos dicen que quizás la valoración fisiológicas de éstas lesiones no son tan seguras como las mediciones que se realizan en la angina crónica estable. Y esto es quizás por varios motivos: por qué la inflamación del infarto altera las placas en otras arterias??, por qué el miocardio tiene menor respuesta a la adenosina en el posinfarto hasta dos semanas ?? (entonces el interrogante de que quizás para estas lesiones se prefiera ifr a ffr??), o que en realidad con los estudios de fisiología no valoramos las características de las placas y con OCT si lo valoramos y que el OCT sea mejor para valorar placas intermedias-limítrofes ????( estudio FORZA: https://static.wixstatic.com/ugd/a8daef_5b07ab3cbba74d92bda7c7c770ce129b.pdf ). Varios interrogantes para respondernos en el tiempo y que es importante para definir en segundos con el paciente en la sala. Les dejo una interesante editorial https://www.tctmd.com/news/ffr-deferral-nonculprit-lesions-riskier-acs-vs-stable-angina y un artículo del grupo de J. Escaned que es un metanálisis con 8579 pacientes.
Muy buen laburo Jair Suriano con el caso. Felicitaciones
Y no quiero olvidarme de aclarar que una angioplastía compleja de tronco y múltiples vasos guíada con imagen y fisiología intracoronaria sigue siendo mas barata que una cirugía de revascularización miocárdica. Asi que creo que los costos son excusas y que las sociedades científicas deberían ponerse mas firmes en muchos aspectos para que cada vez mas centros en LATAM podamos disponer de lo mejor para hacer la mejor angioplastia y así terminar con discusiones antiguas de qué es mejor si el bypass o el stent. Un abrazo a todos los amigos.
Muy buenos aportes Nico y Esteban. Quería aclarar que la coronaria derecha se había llenado completamente de contraste en el barrido y la claridad de la imagen así lo demuestra. En el momento de la primer angiografía creo que todos hubieramos tratado la descendente anterior. Lo que quizás no coincidimos es en qué hacer con la coronaria derecha. La angiografía a mi parecer muestra imagen dudosa de trombo e inestabilidad que debería resolverse antes del alta con o sin imagen intracoronaria. Luego con OCT si vemos que es una placa lipídica que presenta ruptura, flap, trombo por lo que interpretamos que el accidente es agudo o subagudo. Y mas allá de las dificultades de la angiografía para determinar qué lesión es culpable en el IAM NOST, hoy tenemos además grandes dudas en que hacer con las lesiones no culpables del infarto y más todavía sin son intermedias o limítrofes. Sabemos que las lesiones no culpables pueden accidentarse también en ese proceso inflamatorio que es el infarto. Por eso es que hoy se discute como evaluar estas lesiones ya que se genera la duda de que si la evaluación fisiológica invasiva es tan segura en en las lesiones no culpables del infarto como si lo es en angina crónica estable, y quizás ahí si juegue un valor la inlamación de las placas de las arteria no culpables, o quizás que la respuesta a la adenosina no sea completa en el miocardio posinfarto, algunos sugieren que se demora 2 semanas en normalizarse (de ahí el interrogante de que quizás sea mejor ifr que ffr en el analisis de las lesiones intermedias en el posinfarto), o que quizás lo que deberiamos evaluar sea las características de la placa por OCT como muestra el estudio FORZA ( https://static.wixstatic.com/ugd/a8daef_5b07ab3cbba74d92bda7c7c770ce129b.pdf ). Les dejo una editorial muy buena que plantea estos interrogantes a partir de un metanálisis del grupo de J. Escaned con más de 8mil pacientes donde se plantea que quizás no sea tan seguro diferir guiados por evaluación funcional invasiva a las lesiones no culpables del iam como si es seguro diferir las lesiones en angina cronica estable. Respuestas que lograremos obtener si cada vez mas hemodinamistas hacemos imagenes y fisiologia intracoronaria.
Les dejo editorial: https://www.tctmd.com/news/ffr-deferral-nonculprit-lesions-riskier-acs-vs-stable-angina
Les dejo artículo: https://interventions.onlinejacc.org/content/13/16/1894
Felicitaciones Jair Suriano por la presentación
hola a todos
Muy buen debate, como siempre este tema continua generando controversias ,y como lo pudieron demostrar los autores los métodos de imagen son una herramienta fundamental a la hora de decidir que arteria tratar y el momento ideal para realizar la revascularizacion completa.
El broche de oro fueron los comentarios y excelente resumen del Dr. Mangione, actual presidente de SOLACI y a quien le agradecemos si interés en participar y brindarnos sus conocimientos y experiencias.
Desde ProEducar esperamos que mas Fellows se animen a enviar sus casos y continuemos aprendiendo entre todos. Les recordamos que es un espacio para generar y compartir conocimiento, no para criticar.
Gracias por su participación y los esperamos nuevamente cuando publiquemos el próximo caso del Rincon del Fellow ProEducar.
Saludos a todos y muy buen fin de semana
Gracias por la invitación para debater este interesante caso. Esta es una sesión muy importante para cambio de ideas y aprendizaje.
Felicitaciones por la iniciativa.