 Hay datos limitados sobre cómo realizar una desensibilización a la aspirina en pacientes con enfermedad coronaria. El objetivo del trabajo fue testear la seguridad y eficacia de un protocolo rápido de desensibilización en pacientes con hipersensibilidad conocida a la aspirina que tenían programada una coronariografía.
Hay datos limitados sobre cómo realizar una desensibilización a la aspirina en pacientes con enfermedad coronaria. El objetivo del trabajo fue testear la seguridad y eficacia de un protocolo rápido de desensibilización en pacientes con hipersensibilidad conocida a la aspirina que tenían programada una coronariografía.
El trabajo fue prospectivo, multicéntrico y observacional en siete centros italianos que incluyeron pacientes con historia de sensibilidad a la aspirina en el contexto de una coronariografía y eventual angioplastia.
En total se incluyeron 330 pacientes con las anteriores condiciones y que tenían enfermedad coronaria conocida o sospechada estable y también pacientes cursando un síndrome coronario agudo inclusive con supradesnivel del segmento ST.
Los eventos adversos que habían presentado previamente a la aspirina incluían:
- urticaria (n=177, 53.6%),
- angioedema (n=69, 20.9%),
- asma (n=65, 19.7%),
- reacción anafiláctica (n=19, 5.8%).
De los pacientes que habían presentado urticaria/angioedema, 13 tenían, además, historia de urticaria idiopática crónica.
La desensibilización se realizó antes de entrar a la sala de cateterismos con la excepción de aquellos que se presentaron cursando un infarto con supradesnivel del ST (n=78, 23.6%), en los que la desensibilización se realizó luego de la angioplastia primaria. En estos últimos pacientes, el uso de inhibidores de la glicoproteína IIb/IIIa quedó a criterio del operador.
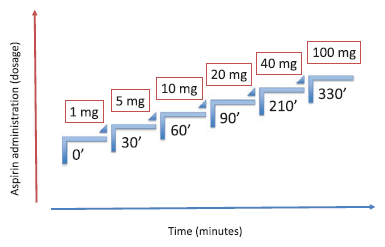
Para la desensibilización se administraron seis dosis secuenciales de aspirina (1, 5, 10, 20, 40 y 100 mg) en forma oral durante un período de 5.5 horas. La administración de aspirina fue inmediatamente suspendida en el caso de signos de hipersensibilidad mucocutáneos, respiratorios o sistémicos. Luego de la desensibilización los pacientes continuaron con 100 mg de aspirina por día. En todos los casos electivos, el uso de corticoesteroides, antihistamínicos o antileucotrienos se suspendió a los siete días de la desensibilización.
Del total, el 71% (n=235) finalmente requirió una angioplastia coronaria. El protocolo de desensibilización fue exitoso en 315 pacientes (95.4%) y todos aquellos con historia de reacción anafiláctica.
Los 15 pacientes (4.6%) que no respondieron presentaron solo reacciones adversas menores que fueron bien manejadas con corticoesteroides y antihistamínicos.
El 80% continuó con aspirina por, al menos, 12 meses, y todos los que suspendieron antes lo hicieron por indicación médica y no por efectos adversos.
Conclusión
El protocolo de desensibilización rápida resultó seguro y efectivo en un amplio espectro de pacientes más allá del tipo de reacción a la aspirina que tenían como antecedente.
Título original: Aspirin Desensitization in Patients With Coronary Artery Disease. Results of the Multicenter ADAPTED Registry (Aspirin Desensitization in Patients With Coronary Artery Disease).
Referencia: Roberta Rossini et al. Circ Cardiovasc Interv. 2017 Feb;10(2).
Suscríbase a nuestro newsletter semanal
Reciba resúmenes con los últimos artículos científicos
Su opinión nos interesa. Puede dejar su comentario, reflexión, pregunta o lo que desee aquí abajo. Será más que bienvenido.





