A dupla antiagregação plaquetária com aspirina mais um inibidor do receptor P2Y12 é o tratamento de escolha em pacientes que estão cursando uma síndrome coronariana aguda que recebem angioplastia coronariana. Há vários inibidores orais do receptor P2Y12 (clopidogrel, prasugrel e ticagrelor) que possuem eficácia, risco de sangramento, custo e esquema de administração diferentes. Nesse sentido, é relativamente frequente que os médicos queiram trocar uma droga por outra de acordo com o panorama clínico específico que se apresente.
A recente introdução do inibidor endovenoso do receptor P2Y12 (Cangrelor) adiciona ainda mais possibilidades de “switch”, mesmo considerando o fato de esta droga ainda não ter chegado à prática clínica.
Leia também: “A complexidade da angioplastia pode definir o tempo de dupla antiagregação”.
Este consenso de especialistas proporciona uma revisão das diferentes características farmacológicas das drogas e recomendações sobre como trocar uma droga por outra de acordo com o panorama clínico.
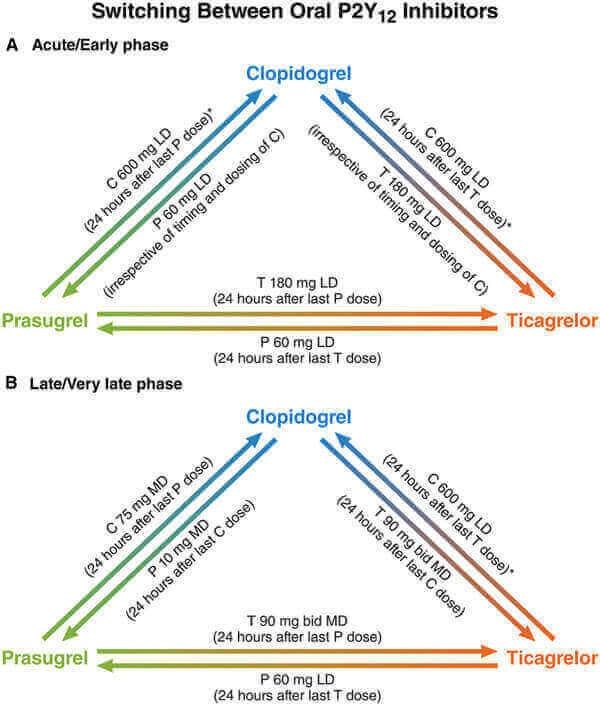
Na fase aguda (dentro dos 30 dias do evento índice) deve ser administrada uma dose de carga na maioria dos casos com a exceção daqueles pacientes que estão realizando uma desescalada do esquema devido a um evento hemorrágico ou temor de que isso ocorra (por exemplo, de ticagrelor ou prasugrel a clopidogrel). Neste último caso, parece razoável continuar com 75 mg de clopidogrel diretamente administrado 24 horas após a última dose de prasugrel ou ticagrelor.
Para aqueles pacientes que se encontram recebendo clopidogrel e seja considerada uma escalada no esquema pelo fato de o mesmo ter apresentado um evento trombótico, deve-se administrar uma dose de carga de 60 mg de prasugrel ou 180 mg de ticagrelor sem importar em que horário tenha recebido a última dose de clopidogrel.
Leia também: “TCT 2017 | SENIOR: DES com polímero reabsorvível e tempo de dupla antiagregação curto em pacientes idosos”.
Na fase tardia (para além dos 30 dias do evento índice) a troca pode ser feita com a administração da dose de manutenção 24 horas após a última dose do antiplaquetário anterior, excetuando-se aqueles pacientes que estiverem passando de ticagrelor a prasugrel, casos nos quais se deve considerar uma dose de carga.
Na desescalada de ticagrelor a clopidogrel deve-se considerar a administração de uma dose de carga de 600 mg de clopidogrel 24 horas após a última dose de ticagrelor, excetuando-se aqueles pacientes que tenham o sangramento como justificativa da desescalada. Nestes últimos pacientes, deve-se considerar continuar com 75 mg de clopidogrel 24 após a última dose de ticagrelor ou prasugrel.
Leia também: “Suspender a dupla antiagregação gera mais eventos trombóticos em 12 meses”.
Sem dúvida os panoramas clínicos são diversos, mas também há outras variáveis. Infelizmente é relativamente frequente a necessidade de passar de ticagrelor a clopidogrel porque o paciente não pode cobrir o custo da medicação ou porque tem limitações cognitivas que fazem com que a administração do primeiro a cada 12 horas se constitua em uma dificuldade extra.
Título original: International Expert Consensus on Switching Platelet P2Y12 Receptor–Inhibiting Therapies.
Referência: Dominick J. Angiolillo et al. Circulation. 2017;136:1955–1975.
Receba resumos com os últimos artigos científicosSubscreva-se a nossa newsletter semanal
Sua opinião nos interessa. Pode deixar abaixo seu comentário, reflexão, pergunta ou o que desejar. Será mais que bem-vindo.