A perfuração coronariana tem uma incidência de 0,5% e está relacionada à ocorrência de 13 vezes mais eventos intra-hospitalares e 5 vezes mais mortalidade em 30 dias. O catastrófico deste evento faz com que seu manejo deva ser um conhecimento indispensável para todos os cardiologistas intervencionistas.
 Este acidente é mais frequentemente provocado por uma superdilatação da artéria causada pelo balão ou pelo stent, particularmente quando a relação balão/artéria é > 1.2:1 ou quando os balões complacentes são usados a altas atmosferas. Mas muitas vezes ocorre apesar de todas as precauções, especialmente em artérias muito calcificadas. O cateter-guia também pode ser uma causa de perfuração distal, especialmente quando são agressivos no contexto de uma oclusão total crônica.
Este acidente é mais frequentemente provocado por uma superdilatação da artéria causada pelo balão ou pelo stent, particularmente quando a relação balão/artéria é > 1.2:1 ou quando os balões complacentes são usados a altas atmosferas. Mas muitas vezes ocorre apesar de todas as precauções, especialmente em artérias muito calcificadas. O cateter-guia também pode ser uma causa de perfuração distal, especialmente quando são agressivos no contexto de uma oclusão total crônica.
Outros fatores associados são o uso de dispositivos de aterectomia (aterectomia rotacional), cutting ballon, idade avançada, sexo feminino e cirurgia de revascularização miocárdica prévia.
Leia também: Frequência e evolução da perfuração cardíaca em pacientes com CRM prévia.
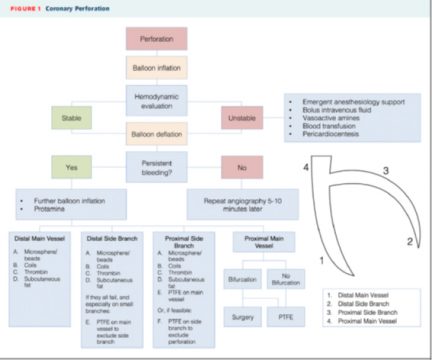
A perfuração coronariana tem sido historicamente classificada em 3 tipos, de acordo com sua severidade (Classificação de Ellis). As perfurações de grau 3 podem produzir tamponamento cardíaco, colapso hemodinâmico e morte.
Uma dor súbita e aguda durante a dilatação com balão ou o implante do stent deve acender os alarmes sobre a complicação. O balão não deve ser retirado do cateter-guia sem que antes se faça uma angiografia que confirme ou exclua o diagnóstico.
Reverter a heparina com 1 mg de protamina por cada 100 U de heparina sódica administrada (o objetivo é um ACT < 150 segundos) é uma manobra quase desesperada que pode terminar com a trombose de toda a coronária.
Leia também: A cirurgia cardíaca de urgência no TAVI é necessária?
Uma vez que a perfuração coronariana estiver confirmada, imediatamente deve-se posicionar o mesmo balão responsável pela perfuração para alcançar hemostasia. O balão deve ser insuflado à menor pressão que alcance hemostasia, fazendo-se a verificação regularmente com uma injeção de contraste (em geral 4 atm são suficientes, inclusive menos) por 5 a 10 minutos, dependendo da extensão da perfuração e da tolerância do paciente à isquemia.
Se com isso não se consguir selar a perfuração o balão deve ser posicionado no lugar correto e insuflado a um pouco mais de atmosferas.
Caso a perfuração envolva o tronco da coronária esquerda deve-se usar um balão de perfusão ou diretamente um stent coberto.
Leia também: Como prever a qualidade de vida pós-TAVI em pacientes da “vida real”.
É bom contar com um ecocardiograma na sala de cateterismo e se o derrame for severo e for observado tamponamento fisiológico (mesmo que clinicamente o paciente se encontre estável) deve-se proceder à pericardiocentese. Se o paciente não estiver compensado deve-se proceder à pericardiocentese imediata enquanto se realiza hemostasia com o balão insuflado sem esperar o resultado do eletrocardiograma.
O sangue aspirado do pericárdio pode ser imediatamente reinfundido pela veia.
O grau 1 em geral se resolve com insuflação prolongada mas os graus 2 e 3 em geral requerem outras manobras.
Estas manobras vão depender do lugar da perfuração e do tamanho do vaso. Caso se trate de uma perfuração distal ou de um vaso pequeno a embolização com gordura subcutânea, trombina, coils ou partículas pode ser necessária.
Leia também: Novos anticoagulantes em fibrilação atrial especificamente em pacientes da América Latina.
O implante de um stent coberto é um dos últimos ases na manga antes da cirurgia (embora os cirurgiões devam estar sempre avisados da complicação).
Os stents cobertos reduziram significativamente a taxa de tamponamento, necessidade de cirurgia de emergência e a mortalidade associada a esta complicação. Em todos os serviços deveria haver pelo menos 2 ou 3 de ditos dispositivos (em diferentes medidas) para cobrir eventuais necessidades.
As novas gerações navegam de maneira aceitável ou ao menos muito melhor que as primeiras gerações. No entanto, sempre vão ter muito mais dificuldade que um DES atual, especialmente em anatomia tortuosa e calcificada. É por isso que devemos ter pouca paciência e se o stent coberto não baixar na primeira tentativa, devemos voltar a insuflar com o balão comum e obter outro acesso com outro cateter guia (técnica pingue-pongue) para manter a hemostasia enquanto se tenta navegar com o stent coberto.
Caso haja vasos laterais na perfuração os mesmos serão ocluídos pelo stent coberto com o conseguinte infarto do miocárdio. Se ditos vasos laterais não puderem ser perdidos, só nos resta levar o paciente à sala de cirurgia com o balão insuflado para manter a hemostasia.
Título original: A Practical Approach to the Management of Complications During Percutaneous Coronary Intervention.
Referência: Francesco Giannini et al. J Am Coll Cardiol Intv 2018;11:1797–810.
Receba resumos com os últimos artigos científicosSubscreva-se a nossa newsletter semanal
Sua opinião nos interessa. Pode deixar abaixo seu comentário, reflexão, pergunta ou o que desejar. Será mais que bem-vindo.