O guia ACC/AHA 2026 para o manejo do tromboembolismo pulmonar (TEP) agudo introduz uma mudança conceitual ao substituir a classificação tradicional “de acordo com o risco” por um sistema integrador de categorias clínicas denominado Acute Pulmonary Embolism Clinical Categories (A–E).
Esse modelo incorpora a severidade clínica, os biomarcadores, a imagem do ventrículo direito (VD), os parâmetros hemodinâmicos e o comprometimento respiratório, deslocando o eixo da carga anatômica para a repercussão fisiopatológica.
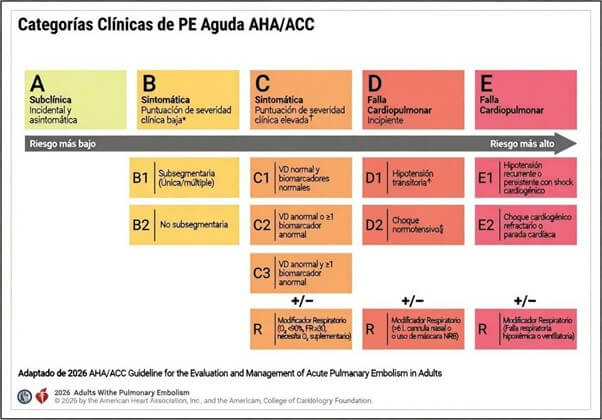
As categorias A e B identificam pacientes com baixa severidade clínica. Nesses cenários, o guia considera razoável o manejo ambulatorial sempre que houver acesso imediato a anticoagulação e a um seguimento estruturado. Os anticoagulantes orais diretos (DOAC), em ausência de contraindicações, facilitam dita estratégia.
A categoria C inclui pacientes com severidade clínica elevada (PESI III–V, sPESI ≥ 1 ou Hestia ≥ 1), com ou sem disfunção cardiopulmonar, o que nas diretrizes ESC correspondia ao tradicional “risco intermediário”, agora subdividido de acordo com o grau de comprometimento funcional.
A contribuição distintiva é a categoria D, que define a “falha cardiopulmonar incipiente” e incorpora formalmente o conceito de choque normotensivo. Dita categoria se subdivide em:
D1: hipotensão transitória ou relativa que responde a fluidos, sem hipoperfusão nem dano orgânico.
D2: choque normotensivo.
Thrombus burden: a anatomia não define o risco precoce
O guia estabelece que a quantificação da carga trombótica não deve ser utilizada para estratificação de risco nas categorias A-C (Classe 3: sem benefício). A evidência demonstra ausência de associação entre thrombus burden e eventos adversos depois de excluir pacientes com um shock index superior a 1. A mensagem é clara: a indicação terapêutica deve se basear na repercussão hemodinâmica e não na extensão anatômica isolada.
Suporte hemodinâmico orientado ao ventrículo direito
Nas categorias D-E, a estabilização hemodinâmica é prioritária. A noradrenalina é o vasopressor de escolha para manter a pressão arterial média e a perfusão coronariana do VD. Em casos selecionados, pode-se associar vasopressina como segundo agente.
Em presença de baixo gasto cardíaco e disfunção significativa do VD (E1-E2), a dobutamina pode ser utilizada para melhorar a contractilidade, com vigilância estreita devido a seu potencial efeito vasodilatador sistêmico. Em choque normotensivo, esta pode ser definida como estratégia inicial.
O guia reconhece o uso de vasodilatadores inalados, como o óxido nítrico ou as prostaciclinas, para reduzir as resistências vasculares pulmonares e otimizar o acoplamento VD-artéria pulmonar.
No tocante ao suporte respiratório, recomenda-se evitar a ventilação mecânica invasiva sempre que possível, favorecendo a cânula nasal de alto fluxo ou a ventilação não invasiva. Também se adverte sobre o risco de sedação profunda, inclusive em pacientes normotensos, pelo potencial colapso circulatório secundário à inalação dos mecanismos compensatórios fisiológicos.
Leia também: É possível realizar o TAVI de forma segura em pacientes com valva aórtica bicúspide?
Em caso de choque refratário, é razoável instituir ECMO venoarterial (VA-ECMO) sempre que houver recursos e experiência adequados, com o objetivo de estabilizar a hemodinâmica e melhorar a oxigenação.
Terapias baseadas em cateter e trombectomia mecânica
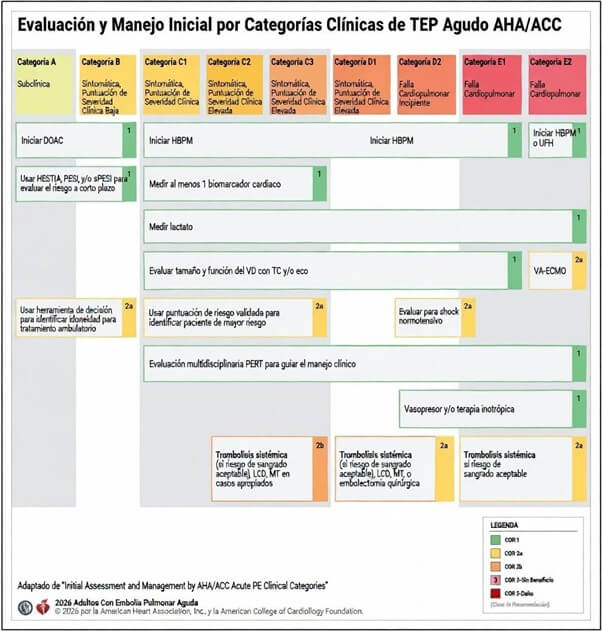
O guia delimita com precisão o espaço intervencionista. Na categoria E1, a trombose dirigida por cateter (TDC) mais anticoagulação é razoável (Classe 2a) para prevenir a deterioração clínica e a mortalidade precoce.
Em D1-D2, a TDC poderia ser considerada em pacientes selecionados com deterioração progressiva.
Com relação à trombectomia mecânica (MT), em E1 é razoável (Classe 2a) em comparação com a anticoagulação realizada de forma isolada para prevenir a descompensação adicional e a mortalidade precoce; em D1-D2, poderia ser considerada.
Na categoria C, o benefício permanece incerto e sua utilização deve ficar restrita a pacientes com progressão clínica, no contexto de uma decisão multidisciplinar mediante um grupo PERT estruturado.
CONCLUSÕES
A decisão terapêutica não deve se basear na anatomia mas sim na progressão hemodinâmica e funcional do ventrículo direito.
Referência: Writing Committee Members*; Creager MA, Barnes GD, Giri J, Mukherjee D, Jones WS, Burnett AE, Carman T, Casanegra AI, Castellucci LA, Clark SM, Cushman M, de Wit K, Eaves JM, Fang MC, Goldberg JB, Henkin S, Johnston-Cox H, Kadavath S, Kadian-Dodov D, Keeling WB, Klein AJP, Li J, McDaniel MC, Moores LK, Piazza G, Prenger KS, Pugliese SC, Ranade M, Rosovsky RP, Russo F, Secemsky EA, Sista AK, Tefera L, Weinberg I, Westafer LM, Young MN. 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2026 Feb 19. doi: 10.1161/CIR.0000000000001415. Epub ahead of print. PMID: 41712677.
Subscreva-se a nossa newsletter semanal
Receba resumos com os últimos artigos científicos





