
Llega el tercer caso clínico del Rincón del Fellow para seguir discutiendo y aprendiendo junto a toda la comunidad de Fellows en hemodinamia de América Latina.
En esta tercer entrega presentamos un caso de Bifurcaciones verdaderas ¿Qué estrategia debemos utilizar?
Autores del caso: Dr. Carlos Fava (ARG) y Franco Andreoli (ARG).
Institución: Fundación Favaloro, Buenos Aires, Argentina.
Moderador: Dr Nicolas Zaderenko (Arg). Sanatorio Allende Cerro, Cordoba, Argentina.
Especialista Invitado: Dr. Carlos Uribe (COL).
Presentación del Caso: Bifurcaciones verdaderas ¿Qué estrategia debemos utilizar?
- Paciente de 43 años con factores de riesgo coronario: tabaquismo y estres.
- Deportista.
- Refiere angina de reciente comienzo en CF I-II.
- Ingreso por IAM inferolateral KK A con 4 horas de evolución.
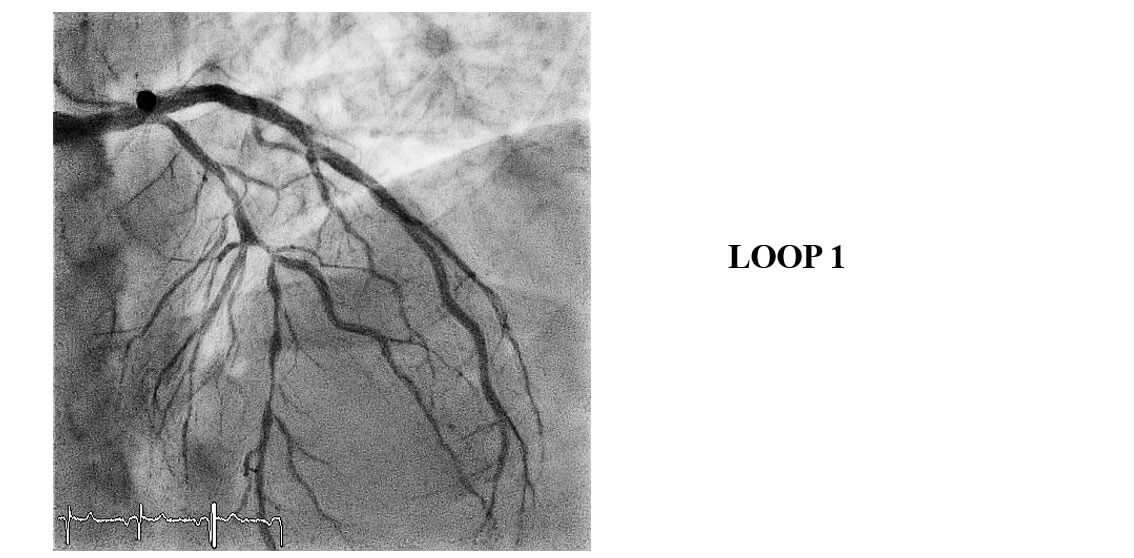
- El resultado de la coronariografía exhibe lesión con imagen de trombo en CX, lesión oclusiva en CD y lesión severa larga en descendente anterior en bifurcación 1.1.1.
- Se realiza ATC primaria a CX exitosa.
Imágenes del caso
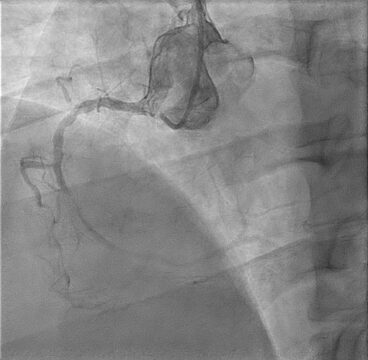
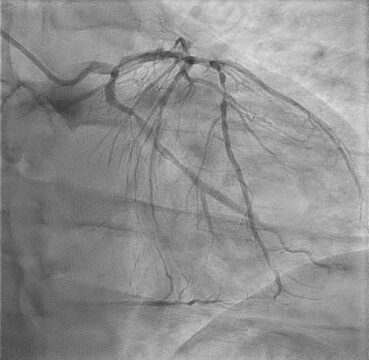
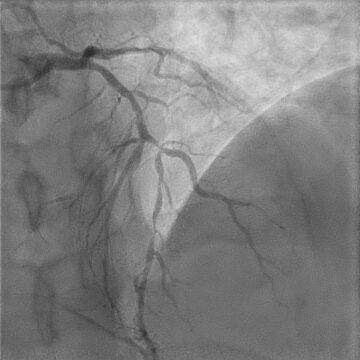
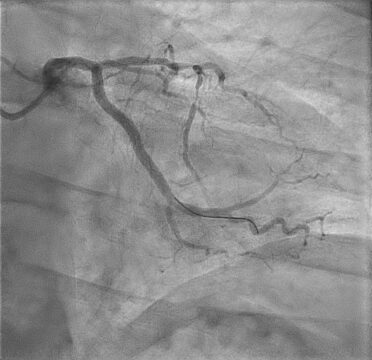
Resolución del caso
Evoluciona favorablemente luego del IAM y en la internación se decide realizar ATC a la DA.
A las 48 horas se decide efectura ATC a CD y DA.
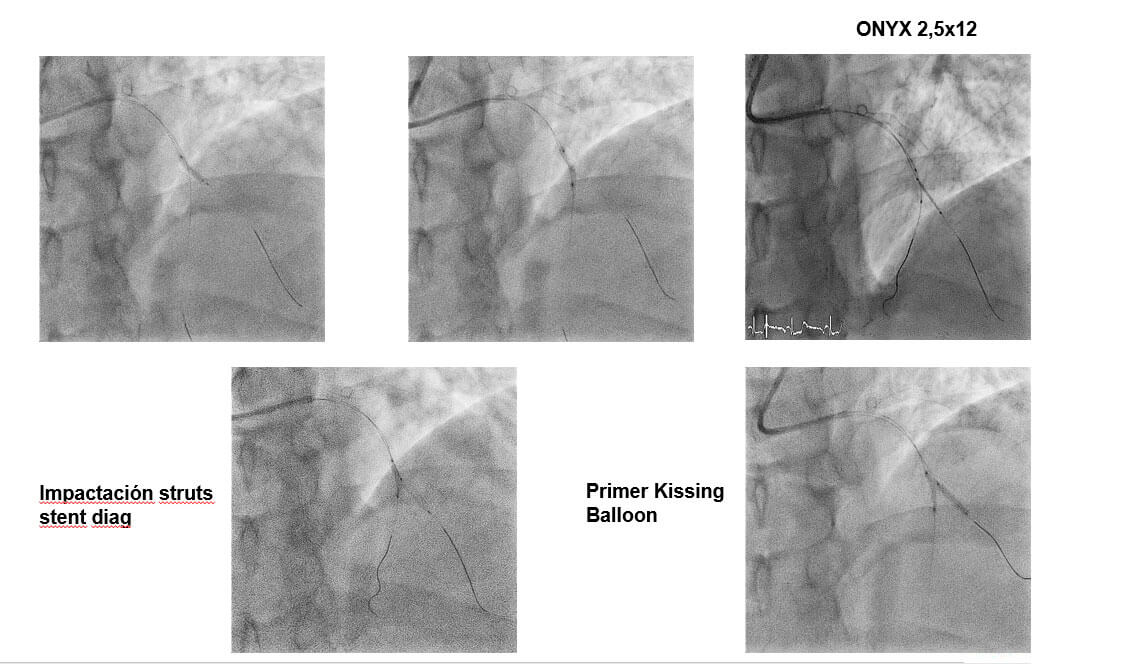
DK CRUSH: Step by Step
- Se cruzan ambas lesiones con una guía BMW 0,014.
- Se predilata la rama secundaria con balón 2,0×12.
- Se predilata la rama principal con balón 2,5×15 mm.
- Se implanta un stent en rama secundaria.
- Se impacta el stent ostial de la rama secundaria con un balón en DA.
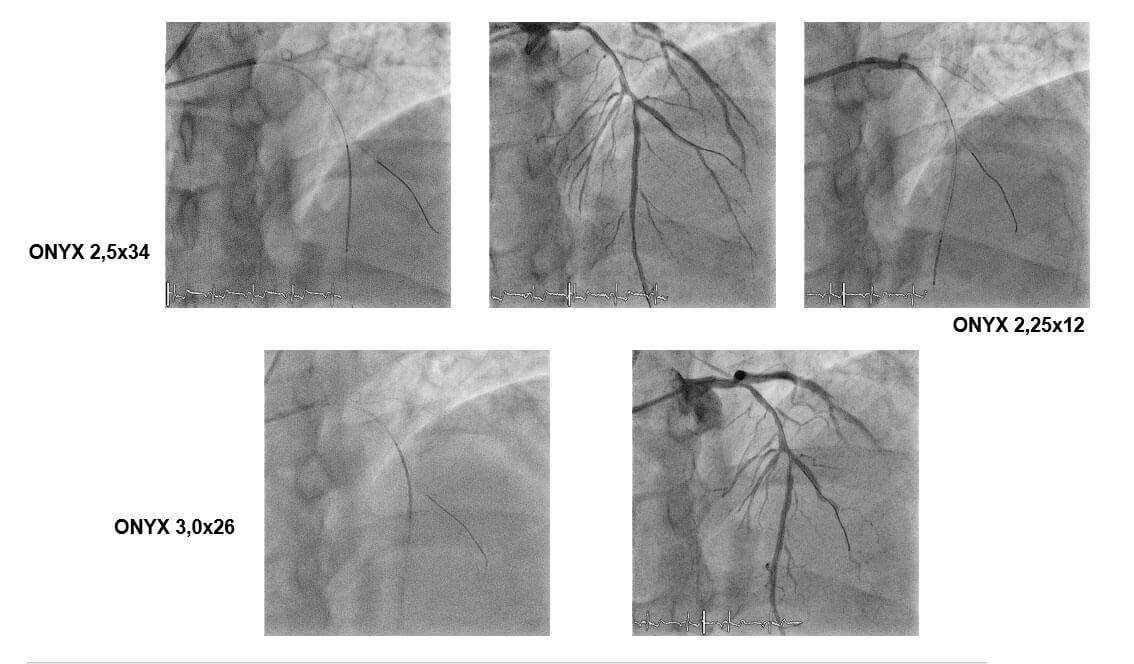
- Se recruza el stent de la rama secundaria ØSe realiza Kissing Balloon.
- Se implanta los stents en rama principal ØSe realiza Kissing Balloon.
- Se realiza POT final.
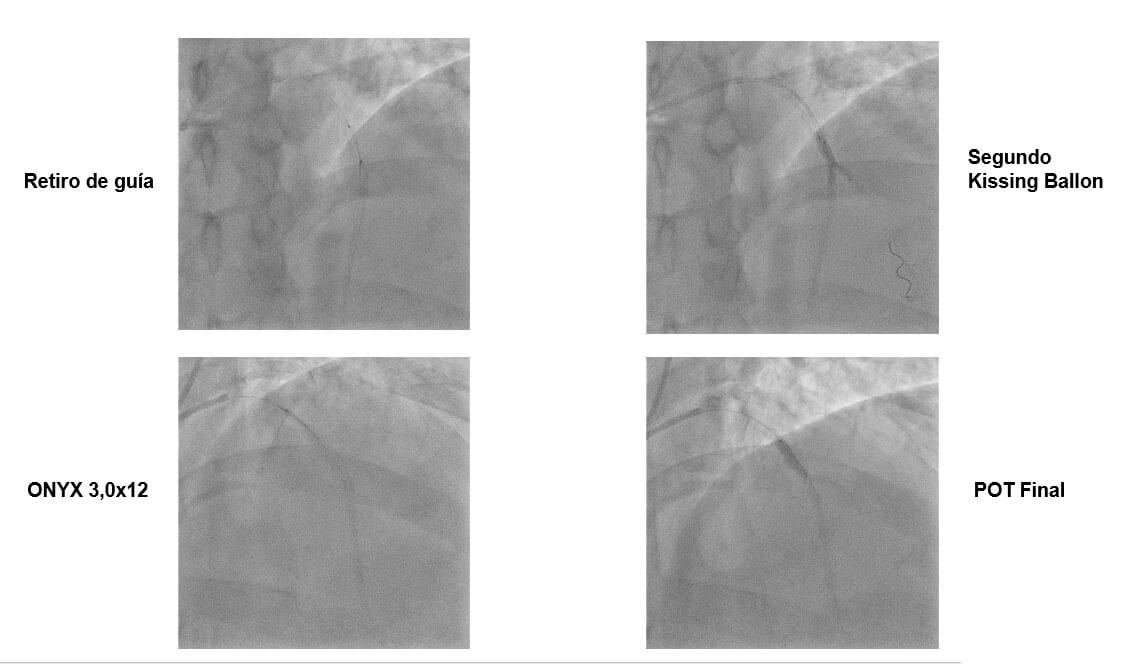
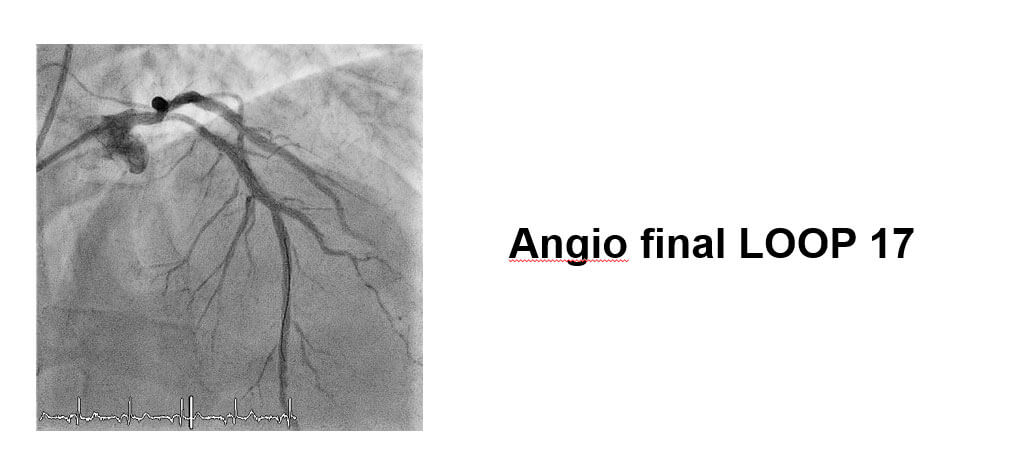
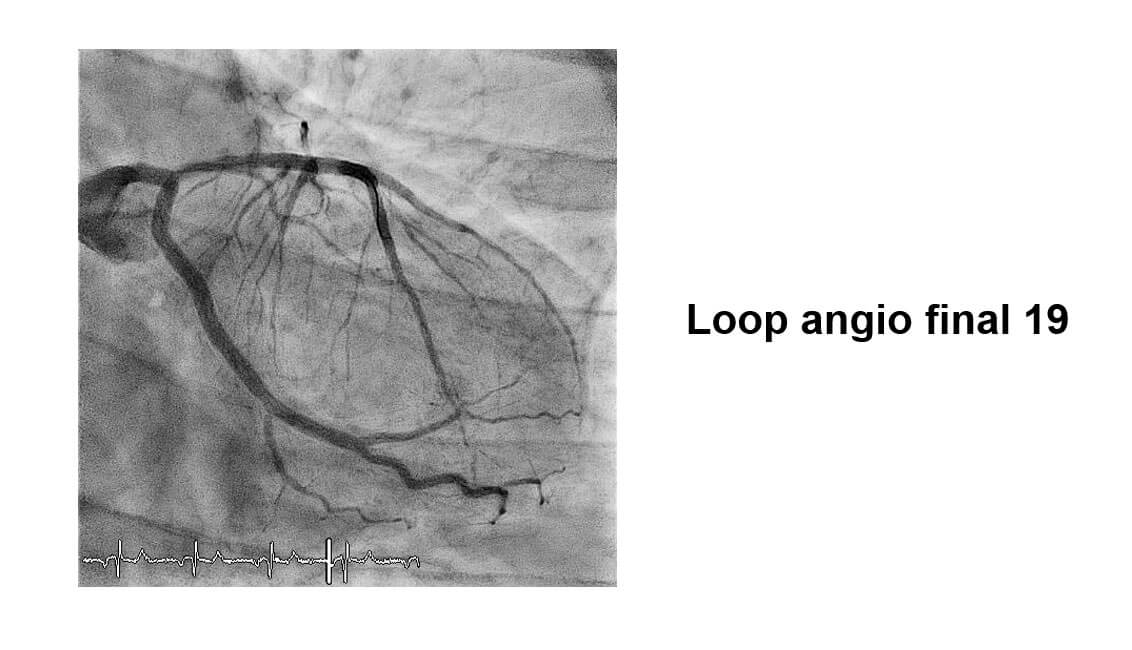
Conclusiones
- La técnica Doble Crush Doble Kissing para el tratamiento de lesiones en bifurcación coronaria se asocia con menor necesidad de nuevas revascularizaciones que la técnica de Provisional Stent o con otras estrategias de dos stents en la actualidad.
- La estrategia de DKCRUSH es más compleja y requiere una curva de aprendizaje.
Comentarios del Experto: Dr. Carlos Uribe
Se trata de un caso muy retador por encontrarnos con un paciente muy joven con un IAMST elevado y enfermedad multivaso asociada.
- ¿Cuándo realizaría la revascularización de la CD y la DA? A pesar de que la recomendación de la ACC/AHA prohibe la PCI en enfermedad de múltiples vasos en IAMST en un solo acto (de clase III a IIB), la mejor practica en un paciente que esta estable, es intentar hacer la arteria aguda (la ACX) y en 48 horas (mismo acto hospitalario) hacer las otras 2 arterias restantes.
– Fuente: https://www.ahajournals.org/doi/10.1161/CIR.0000000000000336
- ¿Qué doble antiagregación indicaría y por cuánto tiempo? La antiagregación debe ser dual (DAPT) por al menos 12 meses, idealmente con Ticagrelor o Prasugrel y ASA, relegando Clopidogrel solo en los casos en los que los medicamentos antes mencionados no pueden ser suministrados o si están contraindicados (guías ESC/EACTS 2017).
– Fuente: https://academic.oup.com/eurheartj/article/39/3/213/4095043
- ¿Qué técnica utilizaría para realizar la angioplastia de la bifurcación? a) Provitional stent; b) CRUSH stent- Mini Crush stent; c) DK CRUSH stent; d) TAP stent; e) V o T stent
Este caso es un caso muy interesante para la discusión. La ADA tiene una enfermedad muy larga, con compromiso de una gran D1, clasificación medina 1.1.1, que tradicionalmente era relegada para estrategias complejas con 2 stents de entrada.
No existe aún un puntaje o “score” universalmente aceptado para predecir cuándo una lesión debe ir a 1 o 2 stents. Sin embargo, lo que hemos aprendido es que no solo la clasificación medina como tal (en este caso 1.1.1), sino algo más importante, lo cual es definir la lesión como simple o compleja, y hasta ahora el mas cercano y validado es el score del estudio DEFINITION.
Parece ser que de todos estos parámetros del estudio DEFINITION el más relevante y sensible es la longitud de acuerdo a la extensión de la enfermedad de la rama lateral (D1), si compromete mas de 10 mm de extensión o menos de 10 mm. Lo anterior fue enfatizado en el más reciente network-metaanálisis, por Gioia et al del año 2020.
Aunque el consenso del EBC recomendaba 5 mm de longitud como criterio para definir complejidad y tratar con 2 stents de entrada en consensos previos, (Ver aquí) este criterio probablemente cambie en los próximos consensos, considerando que el criterio de compromiso de la SB (rama lateral) por la longitud de 10 mm fue también recientemente comprobado con el análisis del registro de Zimarino, y cols (en representación del EBC) con 1252 pacientes enfatizando la importancia de este hallazgo una vez más.
Por toda la base racional anterior, si analizamos este caso, vemos que la D1 que es una lesión del 90% aprox de estrechez, pero sin extenderse mas de 10 mm de la rama lateral (D1), por lo que recomendaría iniciar con técnica provisional de 1 stent como propósito de tratamiento y según cómo evolucione el resultado (considerado como sub-óptimo si tiene más de 75% de compromiso residual la rama, o si queda con disección residual después del POT-KB-POT la rama) de la Rama Lateral (D1), se podría finalizar con 1 stent adicional (o de “bail-out”) y considerar una estrategia de TAP o Culotte según la experiencia y familiaridad del operador.
En conclusión: Iniciar con estrategia de 1 stent provisional y considerar 1 stent adicional si el resultado de la rama es sub-óptimo (2 stents en total).
Todo lo que tiene que saber sobre el Rincón del Fellow
Suscríbase a nuestro newsletter semanal
Reciba resúmenes con los últimos artículos científicos





