La guía AHA/ACC 2026 para el manejo del tromboembolismo pulmonar (TEP) agudo introduce un cambio conceptual al reemplazar la clasificación tradicional “según riesgo” por un sistema integrador de categorías clínicas denominado Acute Pulmonary Embolism Clinical Categories (A–E).
Este modelo incorpora la severidad clínica, los biomarcadores, la imagen del ventrículo derecho (VD), los parámetros hemodinámicos y el compromiso respiratorio, desplazando el eje desde la carga anatómica hacia la repercusión fisiopatológica.
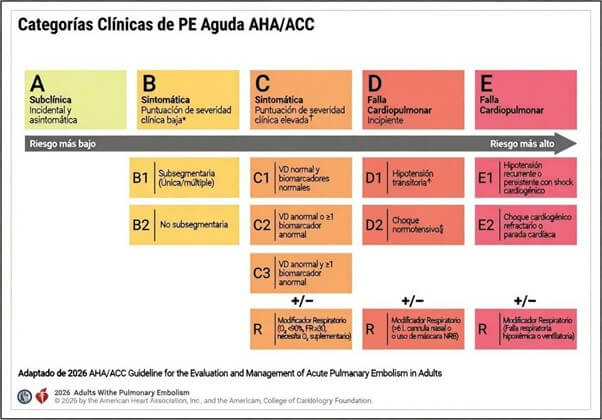
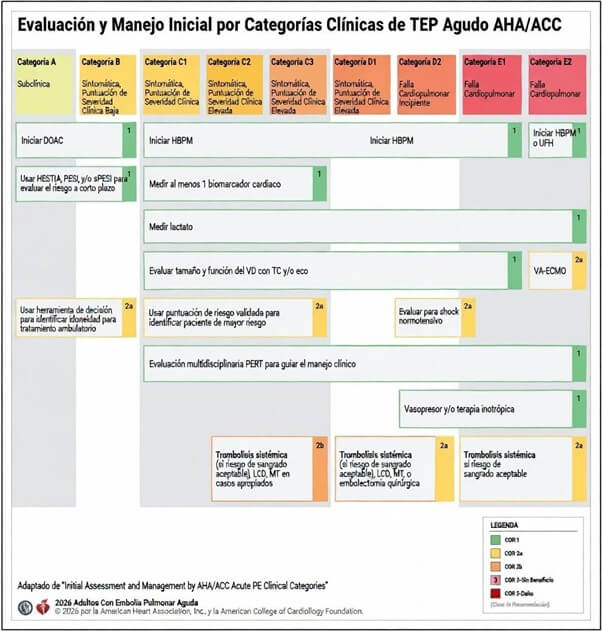
Las categorías A y B identifican pacientes con baja severidad clínica. En estos escenarios, la guía considera razonable el manejo ambulatorio siempre que exista acceso inmediato a anticoagulación y a un seguimiento estructurado. Los anticoagulantes orales directos (DOAC), en ausencia de contraindicaciones, facilitan esta estrategia.
La categoría C incluye pacientes con severidad clínica elevada (PESI III–V, sPESI ≥ 1 o Hestia ≥ 1), con o sin disfunción cardiopulmonar, lo que en las guías ESC correspondía al tradicional “riesgo intermedio”, ahora subdividido según el grado de compromiso funcional.
El aporte distintivo es la categoría D, que define la “falla cardiopulmonar incipiente” e incorpora formalmente el concepto de shock normotensivo. Se subdivide en:
D1: hipotensión transitoria o relativa que responde a fluidos, sin hipoperfusión ni daño orgánico.
D2: shock normotensivo.
Thrombus burden: la anatomía no define el riesgo temprano
La guía establece que la cuantificación de la carga trombótica no debe utilizarse para la estratificación de riesgo en las categorías A–C (Clase 3: sin beneficio). La evidencia demuestra ausencia de asociación entre thrombus burden y eventos adversos tras excluir a pacientes con un shock index mayor a 1. El mensaje es claro: la indicación terapéutica debe basarse en la repercusión hemodinámica y no en la extensión anatómica aislada.
Soporte hemodinámico orientado al ventrículo derecho
En las categorías D–E, la estabilización hemodinámica es prioritaria. La noradrenalina es el vasopresor de elección para mantener la presión arterial media y la perfusión coronaria del VD. En casos seleccionados, puede asociarse vasopresina como segundo agente.
En presencia de bajo gasto cardíaco y disfunción significativa del VD (E1–E2), la dobutamina puede utilizarse para mejorar la contractilidad, con vigilancia estrecha debido a su potencial efecto vasodilatador sistémico. En el shock normotensivo, podría considerarse como estrategia inicial.
La guía reconoce el uso de vasodilatadores inhalados, como el óxido nítrico o las prostaciclinas, para reducir las resistencias vasculares pulmonares y optimizar el acoplamiento VD–arteria pulmonar.
En cuanto al soporte respiratorio, se recomienda evitar la ventilación mecánica invasiva siempre que sea posible, favoreciendo la cánula nasal de alto flujo o la ventilación no invasiva. Asimismo, se advierte sobre el riesgo de sedación profunda, incluso en pacientes normotensos, por el potencial colapso circulatorio secundario a la inhibición de los mecanismos compensatorios fisiológicos.
Lea también: ¿Puede realizarse el TAVI de forma segura en pacientes con válvula aórtica bicúspide?
En caso de shock refractario, es razonable instituir ECMO venoarterial (VA-ECMO) cuando existan recursos y experiencia adecuados, con el objetivo de estabilizar la hemodinamia y mejorar la oxigenación.
Terapias basadas en catéter y trombectomía mecánica
La guía delimita con precisión el espacio intervencionista. En la categoría E1, la trombólisis dirigida por catéter (TDC) más anticoagulación es razonable (Clase 2a) para prevenir el deterioro clínico y la mortalidad precoz.
En D1–D2, la TDC podría considerarse en pacientes seleccionados con deterioro progresivo.
Respecto a la trombectomía mecánica (MT), en E1 es razonable (Clase 2a) frente a la anticoagulación sola para prevenir descompensación adicional y mortalidad temprana; en D1–D2, podría considerarse.
En la categoría C, el beneficio permanece incierto y su utilización debe restringirse a pacientes con progresión clínica, en el marco de una decisión multidisciplinaria a través de un grupo PERT estructurado.
Conclusiones
La decisión terapéutica no debe sustentarse en la anatomía, sino en la progresión hemodinámica y funcional del ventrículo derecho.
Fuente: Writing Committee Members*; Creager MA, Barnes GD, Giri J, Mukherjee D, Jones WS, Burnett AE, Carman T, Casanegra AI, Castellucci LA, Clark SM, Cushman M, de Wit K, Eaves JM, Fang MC, Goldberg JB, Henkin S, Johnston-Cox H, Kadavath S, Kadian-Dodov D, Keeling WB, Klein AJP, Li J, McDaniel MC, Moores LK, Piazza G, Prenger KS, Pugliese SC, Ranade M, Rosovsky RP, Russo F, Secemsky EA, Sista AK, Tefera L, Weinberg I, Westafer LM, Young MN. 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2026 Feb 19. doi: 10.1161/CIR.0000000000001415. Epub ahead of print. PMID: 41712677.
Suscríbase a nuestro newsletter semanal
Reciba resúmenes con los últimos artículos científicos





